Dialyzovaná nemocná s vícečetným těhotenstvím (gemini) zakončeným úspěšným porodem
Vlastní kazuistika
Čtyřicetiletá pacientka byla do perineonatologického centra Gynekologicko‑porodnické kliniky VFN v Praze přijata 24. 7. 2020 ve 26. týdnu těhotenství. Šlo o nemocnou léčenou chronickou hemodialýzou (HD) a těhotenství bylo vícečetné (gemini). Předem bylo dohodnuto, že pacientka bude hospitalizována na oddělení pro riziková těhotenství a HD léčba bude zajištěna na akutním hemodialyzačním středisku (HDS) Nefrologické kliniky VFN. Vzdálenost mezi oběma pracovišti je přibližně 1 km a transport byl zajišťován sanitním vozem.
Z anamnézy vyplývá, že jde o ženu se základním vzděláním pracující jako dělnice v pekárně, která je od roku 2015 v invalidním důchodu pro onemocnění ledvin. Je vdaná, ale nežije s manželem, se kterým má dvě děti (14 a 11 let). Ve společné domácnosti žije se svými dětmi a s novým přítelem, s nímž i otěhotněla. Zajímavostí může být, že je sama z dvojčat (porodní hmotnost 2 000 g); její bratr – dvojče – je zdráv a familiární nemoci v rodině neudává.
Ve věku 15 let (1995) u ní byl diagnostikován „zánět“ ledvin a následně ve FN v Motole provedena renální biopsie se závěrem IgA nefropatie. Poté byla dispenzarizována v nefrologické ambulanci v místě bydliště s pozvolným snižováním funkce ledvin. V dubnu 2015, když jí bylo 35 let, u ní byla zahájena HD léčba cestou arteriovenózní fistule (AVF) na levé horní končetině. V únoru 2016 jí byla transplantována ledvina (od kadaverózního dárce) s rozvojem velmi dobré funkce štěpu. V červenci 2018 si pacientka svévolně vysadila terapii, protože se domnívala, že „jí léky brání v těhotenství“, které si s novým přítelem přála. V říjnu 2019 došlo k selhání funkce štěpu a musela znovu zahájit HD terapii, během níž měla trvale hypertenzi. Štěp v pravé jámě kyčelní byl ponechán in situ. Pacientka sama uvedla přechodné užívání drog spolu s přítelem (pervitin intranazálně), ale od začátku roku 2020 oba abstinovali z důvodu plánovaného těhotenství. Záznamy z jiné lékařské dokumentace uvádějí užívání i dalších drog (marihuany a lysohlávky).
Pacientka byla v předchorobí celkem třikrát těhotná a z let 2006 a 2009 má dvě zdravé děti. V roce 2019 (říjen) podstoupila pro zamlklý potrat revizi dutiny děložní. V dubnu 2020 přiznala lékaři na spádovém HDS již čtvrté těhotenství (ale až v 11. týdnu gravidity) a doporučenou amniocentézu odmítla. Těhotenství bylo dvojčetné a dvojvaječné (gemini bichoriati a biamniati).
Během těhotenství se u pacientky zprvu nevyskytly žádné problémy, jen přetrvávala hypertenze a průměrný krevní tlak (TK) v mateřském HDS byl 166/104 mm Hg. V době zjištěného těhotenství jí byla změněna antihypertenzní terapie na α‑metyldopu (Dopegyt) a metoprolol‑tartarát (Vasocardin). Dialyzační program v mateřském HDS probíhal původně třikrát týdně formou hemodiafiltrace (HDF) s délkou čtyři hodiny/proceduru a od 13. týdne těhotenství byl změněn na šest HDF za týden, s nezměněnou délkou trvání procedury. Suchá váha (SV) nemocné před těhotenstvím byla < 48 kg (index tělesné hmotnosti [BMI] 17,2 kg/m2). Poslední dialýza v mateřském HDS byla provedena 23. 7. 2020 s hmotností po dialýze 59,6 kg a s TK 168/113 mm Hg.
Od 24. 7. 2020 pak byla nemocná již dialyzována na našem HDS. Úzce jsme spolupracovali s týmem gynekologů a perinatologů, od kterých jsme požadovali pravidelné vyšetření stavu dětí ultrazvukem (hmotnost a vyloučení polyhydramnia). První vyšetření proběhlo ještě týž den a zjistilo přiměřenou srdeční akci obou plodů a euhydramnion u obou. Před každou další HD a po ní probíhalo základní monitorování plodů: informace o akci srdeční a přítomnosti pohybu dětí – plodů (což bylo vždy v denním dekursu chorobopisu zaznamenáno).
Před první HD na našem HDS pacientka neudávala žádné potíže, chuť k jídlu má, ale je zvyklá jíst velmi málo, údaje o velikosti diurézy nezná (neměří ji, ale močí „velmi málo nebo nemočí“). Objektivní vyšetření prokazuje mírné otoky bérců, na levé horní končetině je AVF s rozšířeným žilním systémem se dvěma pseudoaneurysmaty, nejspíše s velkým průtokem. Tělesná hmotnost pacientky před první HD u nás byla 60,0 kg (při 167 cm výšky), TK 163/100 mm Hg, P 71/min, saturace O2 98 %. HD trvala šest hodin a průtok krve byl zvolen jen 150 ml/min, průtok dialyzačního roztoku 500 ml/min (od dalších HD jen 300 ml/min), heparin 1 500 IU, se snížením SV po HD na 59 kg. Po celou HD trvala hypertenze – systola do 170 mm Hg a diastola do 105 mm Hg. Laboratorní parametry před první HD: glykemie 4,6 mmol/l, Na 127 mmol/l, K 4,88 mmol/l, Ca ionty 0,97 mmol/l, P 0,77 mmol/l, Mg 0,67 mmol/l, urea 4,3 mmol/l, kreatinin 305 µmol/l, kyselina močová 148 µmol/l, feritin 428,8 µg/l, albumin 28 g/l, celková bílkovina (CB) 64,9 g/l, C‑reaktivní protein (CRP) 2,7 mg/l. V krevním obraze byla hodnota hemoglobinu 94 g/l, počet leukocytů 8,16 × 109/l, trombocytů 110 × 109/l. Hodnota N‑terminálního fragmentu natriuretického propeptidu typu B (NT‑proBNP) byla vysoká, což by odpovídalo známkám srdečního selhání (ale zůstávala velmi vysoká během celé gravidity). Pro jasné známky převodnění jsme se rozhodli pro pozvolné snižování suché váhy, k monitoraci jsme používali jednak echokardiografické vyšetření, jednak vyšetřování průměru dolní duté žíly. Vývoj hmotnosti v mateřském HDS a během léčby u nás ukazuje obrázek 1. Parametry dialyzační léčby u nás na mateřském dialyzačním středisku uvádíme v tabulce 1.
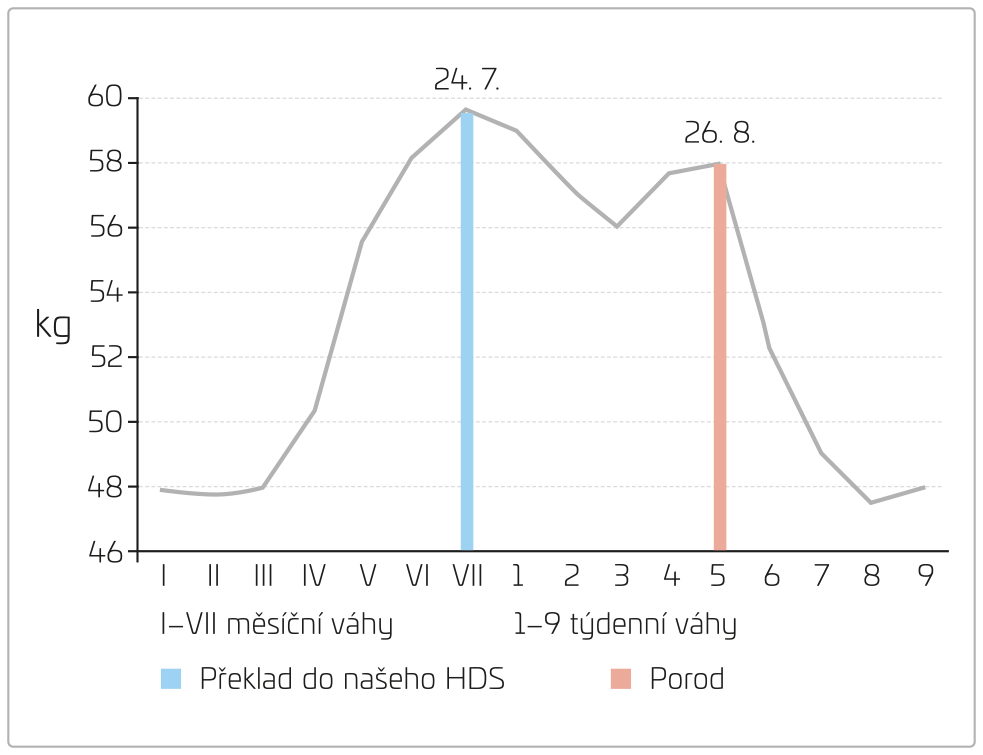
OBR. 1 Graf suché váhy v průběhu gravidity a po porodu.
Měsíční hodnoty suché váhy (I–VII) v mateřském HDS (do 24. 7.).
Týdenní hodnoty suché váhy (1–9) v HDS VFN (26. 8. porod a dále již standardní HD).
HDS – hemodialyzační středisko.
Strategie péče o nemocnou
Na oddělení pro riziková těhotenství byl u pacientky monitorován TK 4× denně (v 6‑12‑18‑24 hodin) a ve stejném intervalu byla podávána i antihypertenzní léčba (Dopegyt 2 tbl. p.o.). Ne vždy byl interval dodržen z časového důvodu a kvůli prováděné ultrafiltraci na HD. Proto jsme pro informaci lůžkovému oddělení někdy předávali všechny hodnoty TK během HD monitorované v intervalu 30 minut, včetně srdeční frekvence matky. Vasocardin 25 mg dostávala nemocná vždy ráno, bez ohledu na HD. Anémii jsme korigovali podáváním erytropoetinu a transfuze erytrocytární masy byly podány výjimečně (během dialyzační léčby celkem 4× 300 ml). Dieta byla vedena nutriční terapeutkou lůžkového oddělení s přihlédnutím k našim doporučením.
HD terapii jsme změnili a řídili jsme se podle práce autorů americko‑kanadské studie.1 HD byla prováděna denně šestihodinová typu tzv. pomalé HD s průtokem krve sníženým na 150 ml/min a dialyzačního roztoku na 300 ml/min s cílem dosáhnout laboratorních hodnot urey, kreatininu a iontů blížících se normálním hodnotám zdravých těhotných (tab. 2). Biochemické a hematologické kontroly byly plánovány dle potřeby; denně mineralogram, dvakrát týdně urea, kreatinin, krevní obraz a další vyšetření pak byla prováděna podle aktuální potřeby (železo, feritin, natriuretický peptid typu B [BNP], vitamin D aj.). Hodnoty TK během těhotenství byly trvale zvýšené: před HD průměr 147/101 mm Hg a po HD v průměru 158/98 mm Hg (s velkým rozptylem hodnot); ultrafiltrace hodnoty TK významně neovlivnila. Teprve 14 dní po porodu se u naší pacientky hodnoty TK snižovaly v závislosti na ultrafiltraci, ale současně s trendem klesající suché váhy k hodnotě před těhotenstvím (48 kg). Stejně tak se po ukončení těhotenství zlepšily výsledky echokardiografického vyšetření, které již neprokazovaly známky převodnění. Celkem bylo provedeno v našem HDS 44 HD, do porodu 33 denních HD a dalších 11 po porodu v intervalu obden, s přechodem na tři HD za týden.
Původní nechuť k jídlu ustoupila po návštěvách nutriční terapeutky s úpravou jídelníčku dle přání pacientky.
Další provedená vyšetření během pobytu ve VFN
Dopplerovské vyšetření AVF (27. týden): Nativní radiocefalická AVF vlevo založená před pěti lety MUDr. Slavíkovou. Arteria brachialis bez stenózy, s průtokem 1 600 ml/min, arteria radialis bez stenózy, aferentní arteriola (AA) volná. Vena cefalica aneurysmaticky dilatovaná, bez trombotického podílu a bez stenóz. Závěr: doporučena kontrola u cévního chirurga v mateřském HDS s plánem zúžit zkrat.
Echokardiografické vyšetření bylo provedeno celkem pětkrát a srovnatelné parametry uvádíme v tabulce 3. Důležité je zejména to, že první echokardiografické vyšetření v 27. týdnu prokázalo vysoký srdeční výdej, funkční regurgitaci prakticky na všech chlopních a hypertrofii LK, což vše je důsledkem příliš vysoké hodnoty stanovené suché váhy. Doporučeno bylo snížit suchou váhu alespoň o 2 kg a echokardiografickou kontrolu provést do tří týdnů.
Dopplerovské vyšetření renálních tepen (po porodu 9. 9.): V odstupu pravé renální tepny (RT) měřím maximální rychlost (Vmax) 88 cm/s, v odstupu levé RT 72 cm/s, v přívodné tepně vedoucí ke štěpu rychlost 37 cm/s. Intrarenálně vaskularizace chabá, ledviny svraštělé. Evidentní známky stenózy zobrazených renálních tepen neprokazuji.
Vývoj těhotenství: Těhotenství bylo plánovaně ukončeno z indikace gynekologů císařským řezem 26. 8. v 31. + 5. týdnu gravidity (dvě zdravé dívky). Peroperačně byla se souhlasem pacientky standardním způsobem provedena tubární sterilizace. Pooperační průběh byl komplikován masivním krvácením z pochvy (za dvě hodiny po operaci) s poklesem v krevním obraze. Okamžitě bylo provedeno vyšetření ultrazvukem u lůžka nemocné se závěrem: děloha, její okolí a stěna břišní bez abnormalit, ale velmi suspektní nález svědčící o přítomnosti trombu ve vena cava inferior. Tento nález byl potvrzen na angioCT (vlající trombus z v. renalis l. dx do v. cava inferior), proto byl následně zaveden kavální filtr (explantabilní). Antihypertenzní terapie byla po porodu změněna na ramipril (Piramil), bisoprolol (Concor) a amlodipin (Agen). Antikoagulační léčba byla zajištěna pomocí nadroparinu (Fraxiparin), ale jen nižší dávkou s přihlédnutím k předcházejícímu operačnímu výkonu. U nemocné byla následně indikována plná antikoagulační léčba po ukončení šestinedělí.
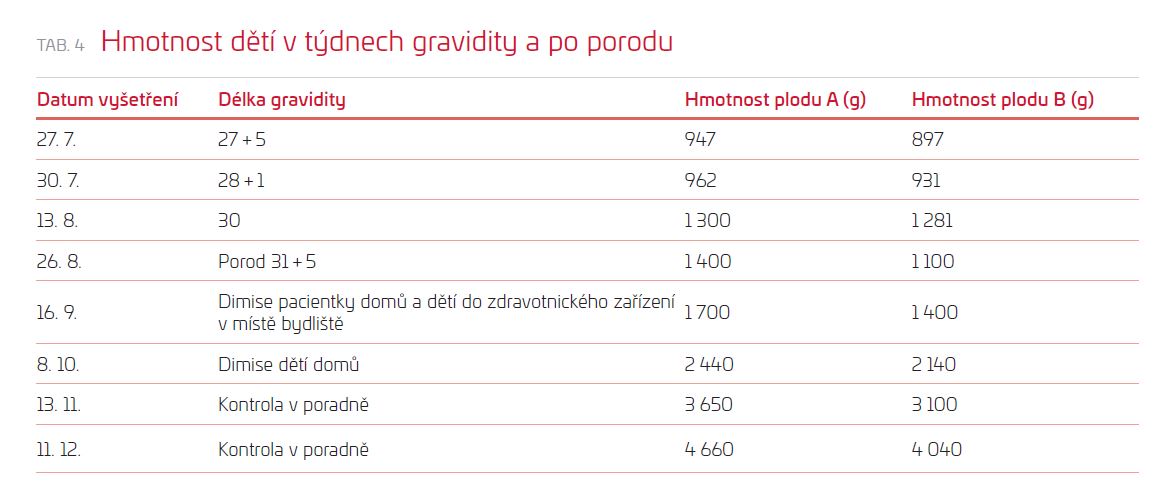
Pacientka byla propuštěna domů po 49 dnech hospitalizace ve VFN a po 20 dnech po císařském řezu. Děti byly přeloženy rovněž po 20 dnech do nemocnice v blízkosti bydliště matky. Sledování dětí ultrazvukovým vyšetřením a odhad vývoje jejich hmotnosti byly pro nás cenné, protože nám dávaly informaci o jejich prospívání (tab. 4); ačkoli matka během hospitalizace hmotnost nezvyšovala (trvale jevila známky převodnění), děti rostly adekvátně gestačnímu věku.
Popsaná kazuistika ukazuje potřebu specifické péče o těhotné pacientky podstupující dialyzační léčení. Nezbytnou se jeví také spolupráce nefrologa a gynekologa (včetně neonatologů) a přesné načasování jednotlivých kroků.
Komentář
- Prof. MUDr. Romana Ryšavá, CSc., Klinika nefrologie 1. LF UK a Všeobecné fakultní nemocnice v Praze
- MUDr. Jana Lachmanová, Klinika nefrologie 1. LF UK a Všeobecné fakultní nemocnice v Praze
Literatura
Hladunewich M, Schatell D. Intensive dialysis and pregnancy. Hemodial Int 2016;20:339–348.
- Strippoli GF, Collaborative Depression and Sexual Dysfunction (CDS) in Hemodialysis Working Group, Vecchio M, et al. Sexual dysfunction in women with ESRD requiring hemodialysis. Clin J Am Soc Nephrol 2014;7:974–981.
- Mor MK, Sevick MA, Shield AM, et al. Sexual dysfunction activity and satisfaction among women receiving maintenance hemodialysis. Clin J Am Soc Nephrol 2014;9:128–134.
- Chang CT, Wu MS, Chien HC. Successful twin pregnancy in patient on long‑term haemodialysis. Nephrol Dial Transplant 1999;14:2487–2488.
- Alix PM, Brunner F, Joliot A, et al. Twin pregnancy in a patient on chronic haemodialysis who already had three pregnancies. J Nephrol 2019;32:487–490.
- Yoo J, Unnkrishnan D, Lwin L, et al Succesful triplet pregnancy in a patient on chronic hemodialysis. Nephrol Dial Transplant 2004;19:994–997.
- Piccoli GB, Minelli F, Versino E, et al. Pregnancy in dialysis patients in the new millenium. A systematic review and meta‑regression analysis correlating dialysis schedules and pregnancy outcomes. Nephrol Dial Transplant 2015;31:1915–1934.
- Cabiddu G, Castellino S, Gernone G, et al. Best practices on pregnancy on dialysis: the Italian Study Group on Kidney and Pregnancy. J Nephrol 2015;28:279–288.
- Asamiya Y, Otsubo S, Matsuda Y, et al. The importance of low blood urea nitrogen levels in pregnant patients undergoing hemodialysis to optimize birth weight and gestational age. Kidney Int 2009;75:1217–1222.
- Lachmanová J, Bauer J, Jelínková E, Straková M. Gravidita u dialyzovaných žen. Prakt Lék 1988;68:102–104.
- Kategorie: Kazuistiky
- Klíčová slova: dvojčata; hemodialyzační léčba; těhotenství
Ženy produktivního věku v hemodialyzačním programu trpí poruchami menstruačního cyklu a skoro polovina z nich má amenoreu. Etiologicky je způsobena hormonální dysbalancí. Zatímco hodnoty folikulostimulačního hormonu (FSH) bývají v normě, hodnoty luteinizačního hormonu (LH) bývají zvýšeny, stejně tak hodnoty prolaktinu. Naopak hodnoty estradiolu a progesteronu jsou snížené a je porušena pozitivní zpětná estrogenová vazba na hypotalamus; řada cyklů je tak anovulačních. U 35 % žen je uváděna snížená sexuální aktivita, zejména libido. Roli hraje i změněná vizáž vlivem vyčnívajícího katétru či fistule, barvy kůže či častější deprese.2,3 Proto není překvapením, že těhotenství u žen léčených HD a narození zdravých dětí je vzácností. I když v posledních letech počet popsaných případů těhotných s léčbou HD ve světě stoupá, narození živých vícerčat (dvojčat či trojčat) je zcela ojedinělé.4–6 V přehledu European Renal Association‑European Dialysis and Transplant Association (ERA‑EDTA) z roku 1983 se uvádělo celkem 34 rodiček z celkového počtu 70 845 dialyzovaných žen (tj. méně než 1 %). V posledních letech bylo publikováno několik dalších přehledů o počtu těhotných žen i narozených dětí. Hladunewich a Schatell1 uvádějí nejen počty těhotných žen v různých zemích, ale i další zajímavé údaje a parametry, z nichž některé uvádíme v tabulce 5. Italští autoři7,8 ve svých publikacích zdůrazňují významný vztah mezi počtem dialyzačních hodin/týden a termínem porodu, ale i doporučení pro optimalizaci dialyzační a doplňující léčby (léčba železem, erytropoetinem, fosfáty, vitaminem D či magneziem). Japonští autoři9 zase zdůrazňují souvislost mezi nízkou hodnotou urey a gestačním věkem i porodní hmotností novorozenců u těhotných žen léčených dialýzou.
Každé těhotenství u HD pacientek je vždy spojeno se zvýšeným rizikem jak pro matku (s akcelerací hypertenze/preeklampsií/HELLP syndromem, rizikem spontánního potratu, předčasným ukončením těhotenství, polyhydramnionem a změnou dialyzačního režimu), tak i pro dítě (intrauterinní smrt, nízká hmotnost, předčasný porod, postpartální úmrtí).
Těhotenství samo pro pacientku může být překvapením. V některých případech „nežádoucím“, kdy si žena těhotenství nepřála, nebo naopak „příjemným“, protože o těhotenství mnohdy dlouhodobě usilovala. První publikace v české literatuře o těhotenství dialyzovaných žen pochází z našeho pracoviště z roku 198810 a referujeme v ní o pěti těhotenstvích u tří pacientek. Ani u jedné z nemocných těhotenství neskončilo porodem, protože žádná si jeho pokračování nepřála a bylo pro ně jen „překvapením“. Těhotenství byla ukončena čtyřikrát umělým přerušením a jednou supravaginální amputací dělohy.
Po více než 30 letech jsme opět dialyzovali těhotnou pacientku z chronického dialyzačního programu, která byla předána do naší nemocnice z jiného mimopražského zdravotnického zařízení. V tomto případě se jednalo dokonce o těhotenství a porod dvojčat u chronicky dialyzované pacientky (třikrát týdně) zatížené i dalšími riziky, která s sebou selhání ledvin přináší (hypertenze, srdeční selhání, anémie, ponechaný funkční štěp po transplantaci ledviny, anamnéza abúzu drog atd.). Pro zdárný průběh gravidity je vždy nezbytná úprava dialyzačního režimu, a to zejména významné zvýšení počtu hodin strávených na dialýze za týden; tedy nejen převedení na denní dialýzy, ale i navýšení délky jedné HD. Velkým problémem bývá u těchto nemocných správně stanovit suchou váhu. Řada autorů se shoduje v tom, že „tradiční“ ukazatele stavu hydratace dialyzovaných nemocných (např. výše TK, křeče při HD, bioimpedance či hodnoty NT‑proBNP) u dialyzovaných těhotných nefungují, a nejsou tedy velkým přínosem. Na základě našich dlouholetých zkušeností je důležitým vodítkem pro stanovení optimální suché váhy echokardiografické vyšetření a dále se řídíme náplní dolní duté žíly (její šíří), současně s hodnocením poměrů v pravém srdci, tlaku v plicnici a srdečním výdejem. V posledním trimestru je nezbytná intenzivní týmová spolupráce dialyzačního a porodnického týmu a po porodu i týmu neonatálního. Nutriční terapeut je velmi důležitým členem týmu právě při změnách dialyzačního režimu a potřebě upravit dietu.
My jsme se v našem postupu řídili doporučeními z práce americko‑kanadských autorů,1 která v dialyzační preskripci uvádějí týdenní dialyzační čas 43 ± 6 hodin nebo > 36 hodin/týden, hodnotu urey před HD < 17 mmol/l, dialyzační roztok s K+ 3 mmol/l a Ca++ 1,5 mmol/l. Častou hypofosfatemii je nutné upravovat přidáváním fosfátu do dialyzačního roztoku nebo aplikací fosfátu intravenózně (i.v.) po HD (např. Na glycerofosfát či KH2PO4). Výhodnější je však úprava příjmu fosforu dietou. Ultrafiltraci během HD volíme pozvolnou, abychom se vyhnuli hypotenzním příhodám. Po HD je tolerován TK < 140/90 mm Hg. Při nízkých hodnotách železa v séru je nutné jeho doplňování i.v. aplikací po HD a stejně tak je potřeba i dávky erytropoetinu upravovat s cílem dosáhnout hodnoty hemoglobinu (Hb) 100–110 g/l. Neomezovat příjem bílkovin v dietě, naopak zajistit přísun 1,5–1,8 g/kg/den. Kyselinu listovou podávat perorálně (p.o.) v denní medikaci, stejně i vitamin D (Vigantol, Rocaltrol). Hypomagnezemii, která při déletrvajících HD není vzácností, upravujeme aplikací MgSO4 i.v. dle požadavku gynekologa nebo p.o. přípravky. Podobná doporučení se uvádějí i v práci italských autorů.8