Neobvyklá příčina akutního poškození ledvin u mladého pacienta
V srpnu 2018 byl do Všeobecné fakultní nemocnice (VFN) v Praze přivezen zdravotnickou záchrannou službou 37letý pacient. Důvodem návštěvy byly náhle vzniklé intenzivní bolesti v pravém mezogastriu, které se postupně přesunuly do pravého boku, bez iradiace, navíc doprovázené opakovaným zvracením. Pro tyto obtíže proběhlo vyšetření nejdříve na neurologii a posléze na chirurgii. Na těchto pracovištích byla vyloučena jak vertebrogenní etiologie bolestí, tak náhlá příhoda břišní, pacient byl nakonec pro laboratorní známky akutního renálního poškození hospitalizován na nefrologické klinice.
Z pacientovy anamnézy nutno zmínit, že se několik let léčil s Crohnovou nemocí, předepsanou imunosupresi (Imuran) ale sám nedávno vysadil pro nekomplikovaný průběh onemocnění. V minulosti prodělal opakované hluboké žilní trombózy dolních končetin, pro které byl přechodně warfarinizován, a v březnu 2018 si prošel i bilaterální plicní embolií, po níž byl na krátkou dobu antikoagulován nízkomolekulárním heparinem (LMWH), než sám přestal injekce aplikovat. S touto anamnézou recidivující tromboembolické nemoci bez zjevné příčiny se nabízí myšlenka existence závažného trombofilního stavu, ten byl ale již v roce 2012 v Trombocentru VFN vyloučen (respektive byl nalezen pouze polymorfismus 4G/5G pro inhibitor plazminového aktivátoru [PAI‑1]). Pro úplné doplnění anamnézy ještě uvádíme, že se jednalo o silného kuřáka, mohutného hokejistu s výškou 202 cm a hmotností 110 kg, pravidelně navštěvujícího posilovnu a užívajícího proteinové doplňky.
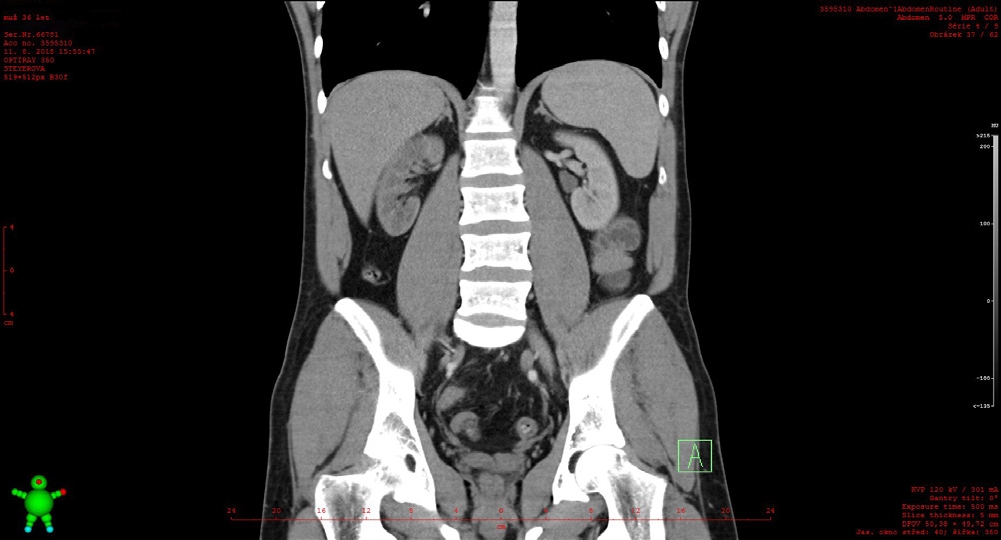
OBR. 1 CT břicha s kontrastní látkou – změny pravé ledviny s opožděným či chybějícím vylučováním, defekt v náplni a. renalis vpravo.
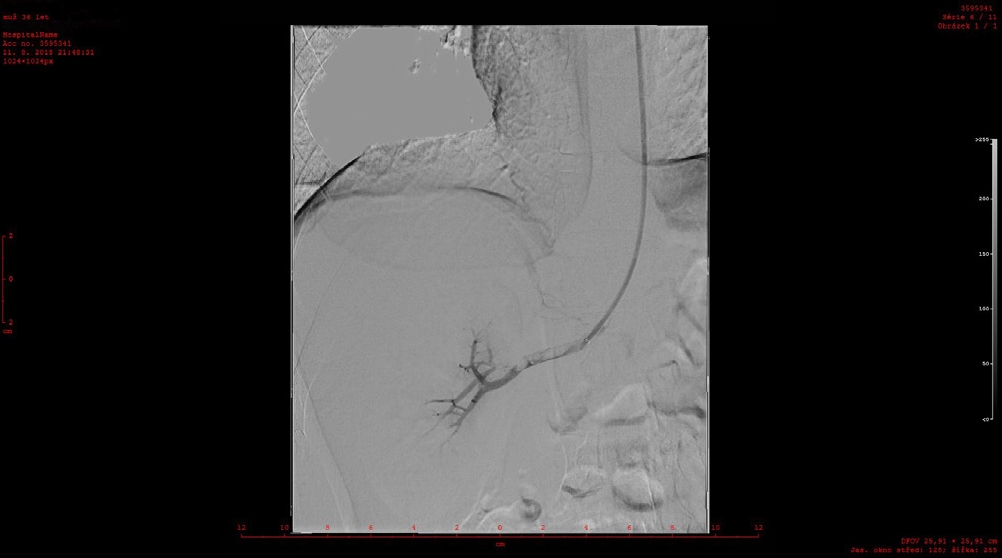
OBR. 2 Angiografie a. renalis dx.
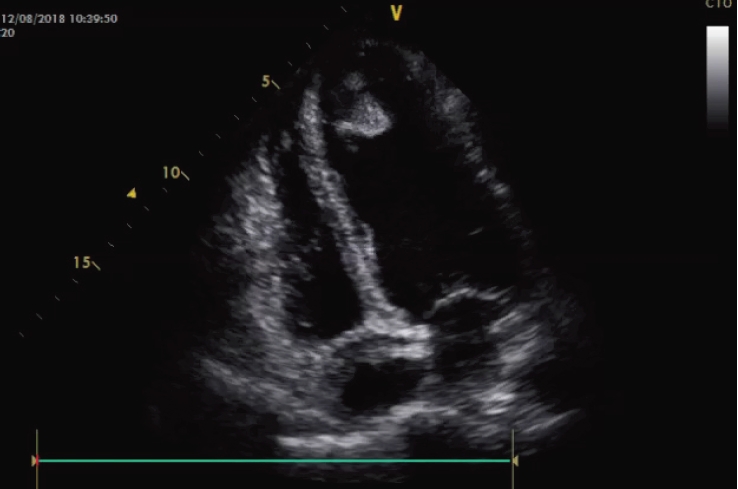
OBR. 3 Echokardiografie – mobilní útvar v hrotu levé komory velikosti asi 25 mm × 20 mm × 30 mm.
Vstupní laboratorní vyšetření ukázalo renální insuficienci s kreatininem 161 µmol/l, ureou 10,6 mmol/l (bez možnosti srovnání s dřívějšími hodnotami), dále zde byla přítomna mírná leukocytóza, bez elevace C‑reaktivního proteinu (CRP), byla zjištěna zvýšená aktivita laktátdehydrogenázy (22 µkat/l), vyšší hodnoty D‑dimerů (522 µg/l). V močovém nálezu byla přítomna pouze bílkovina v koncentraci 1 g/l, ostatní parametry včetně erytrocyturie a leukocyturie byly negativní.
Při přijetí byla zjištěna mírná hypertenze se vstupním TK 151/87 mm Hg, tepová frekvence 66/min při sinusovém rytmu, pacient normosaturující, afebrilní. Při fyzikálním vyšetření se od fyziologického nálezu odchyloval pouze dehydratací, pozitivním tapotementem vpravo a nehmatnými pulsacemi od a. poplitea vlevo distálně.
Ze zobrazovacích metod bylo již během předchozího vyšetřování na klinice chirurgie provedeno kontrastní CT břicha, které odhalilo proximální uzávěr pravé a. renalis (obr. 1). Tím lze vysvětlit bolestivé symptomy, pro které pacient vyhledal lékaře. Vzhledem k rozsahu postižení a krátké době trvání symptomů mladého pacienta jsme ve spolupráci s intervenčními radiology volili invazivní řešení a v návaznosti na konvenční angiografické vyšetření byla provedena úspěšná rekanalizace uzavřené renální tepny vpravo (obr. 2) aspirací embolů a lokální trombolýzou, následně byl pacient zajištěn antikoagulační léčbou nízkomolekulárním heparinem. Kontrolní angiografie po dvou dnech ukázala trvající velmi dobrý efekt intervence s plně průchodnou renální tepnou.
V rámci pátrání po zdroji embolu proběhlo transthorakální echokardiografické vyšetření, které odhalilo mobilní útvar v hrotu levé komory o velikosti asi 25 mm × 20 mm × 30 mm (obr. 3), etiologicky byl zvažován zejména trombus, diferenciálně diagnosticky by připadal v úvahu i srdeční tumor, které jsou ovšem v této lokalizaci extrémně vzácné. Jelikož se však jednalo o mladého pacienta bez jakékoliv anamnézy ischemické choroby srdeční a pouze s drobnou poruchou kinetiky v hrotu levé komory danou spíše mechanicky přítomností trombu, byl i tak tento nález velkým překvapením. K vyloučení eventuálního proběhlého infarktu myokardu byla doplněna i selektivní koronarografie s normálním nálezem na věnčitých tepnách.
V rámci pátrání po dalších periferních embolizacích jsme s ohledem na uvedený fyzikální nález (a na následně i pacientem přiznané, byť nevýrazné, asi měsíc trvající klaudikační obtíže) ještě doplnili duplexní ultrazvukové vyšetření tepen levé dolní končetiny, které spolu s následnou CT angiografií odhalilo krátký kolateralizovaný uzávěr a. poplitea vlevo.
Vzhledem k vysokému kardioembolizačnímu potenciálu jsme u pacienta ve spolupráci s kardiochirurgem indikovali časné operační řešení. Třetí den po vzniku akutních bolestí pacient podstoupil kardiochirurgickou exstirpaci útvaru (histologie nakonec definitivně potvrdila, že se jednalo o trombus), s nekomplikovaným peroperačním i pooperačním průběhem. Opět se zahájila dlouhodobá perorální antikoagulační léčba warfarinem, renální funkce se postupně obnovovaly ad integrum, pooperační echokardiografické vyšetření ukázalo zcela normální kinetiku stěn levé komory. Týden po výkonu byl pacient ve velmi dobrém stavu propuštěn do ambulantní péče.
Na první pohled tedy má tento případ šťastný konec. Největší otázkou ale zůstává, proč se u tohoto pacienta vytvořil intrakardiální trombus. V úvahu přichází zejména dosud nerozpoznaný trombofilní stav, vyloučit nelze ani například proběhlou myokarditidu či kontuzní poškození myokardu (hokejista), či dokonce abúzus anabolik, byť jej pacient kategoricky popíral.
Komentář
- MUDr. Tomáš Indra, Ph.D., Klinika nefrologie 1. LF UK a Všeobecné fakultní nemocnice v Praze
Literatura
- Bourgault M, Grimbert P, Verret C, et al. Acute renal infarction: a case series. Clin J Am Soc Nephrol 2013;8:392–398.
- Hazanov N, Somin M, Attali M, et al. Acute renal embolism. Forty‑four cases of renal infarction in patients with atrial fibrillation. Medicine (Baltimore) 2004;83:292–299.
- Antopolsky M, Simanovsky N, Stalnikowicz R, et al. Renal infarction in the ED: 10‑year experience and review of the literature. Am J Emerg Med 2012;30:1055–1060.
- Paris B, Bobrie G, Rossignol P, et al. Blood pressure and renal outcomes in patients with kidney infarction and hypertension. J Hypertens 2006;24:1649–1654.
- Oh YK, Yang CW, Kim YL, et al. Clinical Characteristics and Outcomes of Renal Infarction. Am J Kidney Dis 2016;67:243–250.
- Kim SH, Park JH, Han JK, et al. Infarction of the kidney: role of contrast enhanced MRI. J Comput Assist Tomogr 1992;16:924–928.
- Blum U, Billmann P, Krause T, et al. Effect of local low‑dose thrombolysis on clinical outcome in acute embolic renal artery occlusion. Radiology 1993;189:549–554.
- Salam TA, Lumsden AB, Martin LG. Local infusion of fibrinolytic agents for acute renal artery thromboembolism: report of ten cases. Ann Vasc Surg 1993;7:21–26.
- Ouriel K, Andrus CH, Ricotta JJ, et al. Acute renal artery occlusion: when is revascularization justified? J Vasc Surg 1987;5:348–355.
- Kategorie: Kazuistiky
- Klíčová slova: akutní poškození ledvin
Infarkt ledviny je vzácně zachycené onemocnění, jehož reálná incidence však pravděpodobně bude vyšší vzhledem k jeho obtížné diagnostice. K té přispívají nespecifické a často velmi nenápadné subjektivní obtíže imitující daleko častější onemocnění, jako je renální kolika, pyelonefritida či náhlé břišní příhody různé etiologie.
Etiologie akutního infarktu ledviny je nejčastěji kardioembolizační (přibližně v 60 %).1,2 Zdrojem kardioembolizace je v drtivé většině případů trombóza ouška levé síně u pacientů s fibrilací síní, ať už dosud nediagnostikovanou, nebo již léčenou, ale s neúčinnou antikoagulací. Méně častými místy vzniku intrakardiální trombózy jsou mechanické chlopenní náhrady, hrot levé komory (u pacientů po infarktu myokardu či s dilatační kardiomyopatií), vzácná je paradoxní embolizace z žilního systému při defektu síňového septa. Embolizovat však nemusejí jen tromby, ale rovněž netrombotické masy, jako je tomu v případě srdečních tumorů (nejčastěji myxomu), infekční endokarditidy či ateromů původem z aorty. Kromě embolizačních příčin může infarkt ledviny vzniknout také na podkladě in situ vzniklé obstrukce renální arterie, a sice na podkladě jejího lokálního poškození (trauma, disekce, fibromuskulární dysplazie, Marfanův syndrom, polyarteriitis nodosa) nebo hyperkoagulačního stavu (hereditární trombofilie, antifosfolipidový syndrom, hyperhomocysteinemie, nefrotický syndrom).3
K typickým příznakům akutního infarktu ledviny patří náhle vzniklá bolest břicha či v bederní oblasti, obvykle doprovázená nauzeou, zvracením a zvýšenou teplotou.1,2 V důsledku zvýšené aktivity reninu dochází u části pacientů k rozvoji arteriální hypertenze.4 V případě embolizačního infarktu se mohou objevit příznaky související se současnou extrarenální embolizací (akutní infarkt myokardu, cévní mozková příhoda, intestinální či končetinová ischemie). Infarkt ledviny však může být také zcela asymptomatický, zachycený náhodně při angiografickém vyšetření z jiné indikace.
Z laboratorních parametrů5 může být přínosné vyšetření moči, kde bývá přítomna hematurie či proteinurie. V krevních odběrech můžeme nalézt mírně zvýšené parametry zánětu ve smyslu leukocytózy a elevace CRP, poměrně typické bývají zvýšené koncentrace laktátdehydrogenázy (LDH) při normálních hodnotách aminotransferáz v séru. Známky renálního poškození zahrnující zvýšení koncentrace kreatininu v séru a sníženou glomerulární filtraci nejsou v případě jinak zdravých ledvin pravidlem, akutní poškození ledvin se objevuje spíše v případě bilaterální embolizace, velkého unilaterálního embolu obturujícího proximální část renální tepny1 nebo v důsledku vyčerpání renální rezervy při preexistujícím chronickém onemocnění ledvin.
V případě klinického podezření je základem diagnostiky CT vyšetření.2 Obvykle se vzhledem k popisovaným subjektivním obtížím pacientů provádí nejdříve v nativním módu, cílem je vyloučit nefro‑/ureterolitiázu, v případě její nepřítomnosti se přistupuje ke kontrastnímu vyšetření. Alternativou kontrastního CT je magnetická rezonance s použitím gadolinia, která ale není vhodná u pacientů s pokročilejším renálním postižením vzhledem k riziku nefrogenní systémové sklerózy.6 Další velmi senzitivní, byť málo využívanou metodou je radioizotopový sken, který odhalí snížení renální perfuze. Ultrazvukové vyšetření není pro svou velmi nízkou senzitivitu (kolem 11 %)2 v tomto případě metodou volby.
Možností léčby je několik, optimální strategie je ale vzhledem k absenci srovnávacích studií nejasná. Je pravděpodobné, že z perkutánní endovaskulární terapie (zahrnující trombektomii, lokální intraarteriální trombolýzu nebo angioplastiku s eventuální implantací stentu) budou nejvíce těžit pacienti s časně diagnostikovanou (tj. přibližně do 48 hodin) okluzí kmene renální arterie. Observační studie7,8 ukazují dobrý efekt lokální trombolýzy na dosažení renální reperfuze, bez závažnějších krvácivých komplikací v případě respektování kontraindikací trombolýzy. Vliv na reparaci renálních funkcí již byl slabší, zdá se, že hlavním faktorem ovlivňujícím renální výsledný ukazatel je právě doba trvání a kompletnost okluze renální arterie.
Většina pacientů s infarktem ledviny byla ve studiích léčena konzervativně, antikoagulační terapií,1,2,5 tito nemocní ale měli z velké části jasnou indikaci k antikoagulační léčbě v podobě fibrilace síní. I tento terapeutický přístup vedl k příznivým výsledkům týkajícím se renálních funkcí, srovnání s neléčenými pacienty ale z pochopitelných důvodů není možné. Antikoagulace má zejména zabránit opakovaným embolizačním příhodám a je indikována na základě vyvolávající příčiny (tj. zejména u fibrilace síní, nitrosrdečního trombu či trombofilního stavu; nikoliv např. u embolizace tumorózní masy či disekce aorty). Zahajuje se nefrakcionovaným nebo nízkomolekulárním heparinem s postupným převedením na perorální antikoagulancia. Délka léčby rovněž závisí na základním onemocnění, je doporučována minimálně na tři až šest měsíců, v případě fibrilace síní a mechanických chlopenních náhrad se řídí platnými doporučeními pro tyto stavy.
Z terapeutických modalit dále připadá v úvahu chirurgické řešení, které ale bývá obvykle vyhrazeno pro traumatické okluze renální arterie.9
Prognóza infarktu ledviny je z čistě nefrologického pohledu příznivá. Z publikovaného souboru pacientů s kardioembolizační okluzí renální arterie v důsledku fibrilace síní2 zůstaly normální renální funkce téměř u dvou třetin pacientů, k renálnímu selhání s nutností dialýzy dospělo jen 8 % nemocných. Celková dlouhodobá prognóza však již tak příznivá není, ve zmiňované studii dosahovala 30denní mortalita více než 11 %. Hlavním nebezpečím není totiž renální selhání, ale opakované život ohrožující embolizace do mozkových, koronárních i dalších tepen. To se bohužel potvrdilo i u pacienta popsaného v této kazuistice, který byl dva měsíce po propuštění rehospitalizován, tentokrát s kardioembolizačním infarktem myokardu v důsledku recidivy trombu v hrotu levé komory. Láska k hokeji u něj převážila nad pudem sebezáchovy a opět svévolně vysadil antikoagulační léčbu...