COVID‑19 u dětí léčených imunosupresivní léčbou pro chronické onemocnění ledvin
Marlais M, Wlodkowski T, Al‑Akash S, et al. COVID‑19 in children treated with immunosuppressive medication for kidney diseases.
Arch Dis Child 2021;106:798–801.
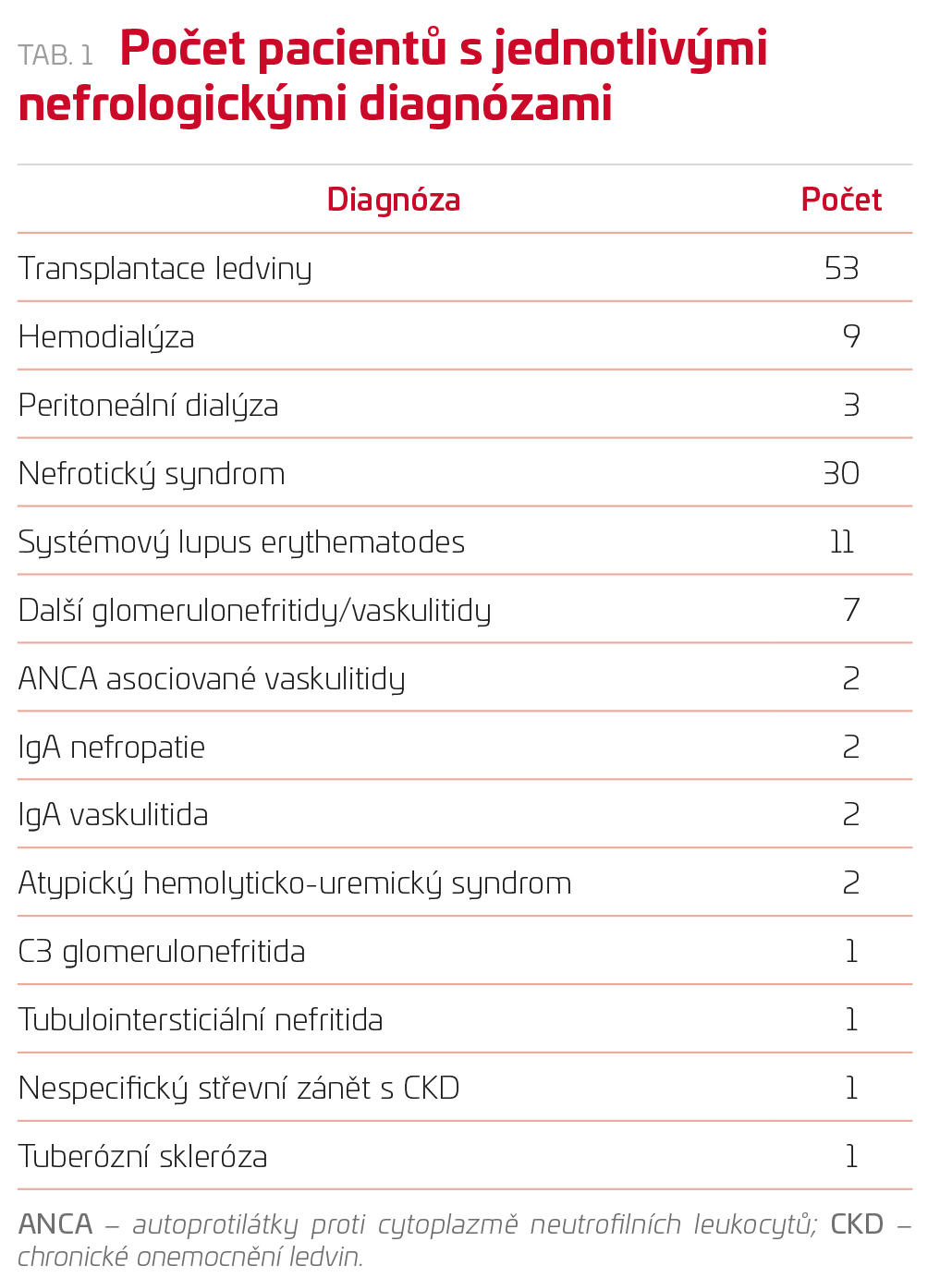
Cílem této průřezové dotazníkové studie bylo zdokumentovat závažnost probíhající akutní infekce COVID 19 u dětí užívajících imuno-supresivní terapii v souvislosti s chronickým onemocněním ledvin (CKD). Členové Evropské referenční sítě pro vzácná onemocnění ledvin (ERKNet), Mezinárodní společnosti pro dětskou nefrologii (IPNA), Evropské společnosti pro dětskou nefrologii (ESPN) a Asijské společnosti pro dětskou nefrologii (AsPNA) byli cestou webového dotazníku vyzváni k tomu, aby do studie zahrnuli jedince, kteří splňovali vstupní kritéria: pacienti mladší 20 let s CKD v péči dětského nefrologa užívající imunosupresivní terapii, kteří onemocněli akutně infekcí CO-VID 19. Diagnóza byla stanovena metodou polymerázové řetězové reakce (PCR), sérologicky, případně na základě vysoce suspektního klinického nálezu. Nábor pacientů trval 16 měsíců, od 15. března do 5. července 2020. Zaznamenávaly se demografické parametry, příčina CKD, komorbidity, užívaná imunosupresivní terapie, přítomnost a charakter symptomů, metoda diagnostiky infekce COVID 19, závaž-nost průběhu a stav dítěte po prodělání onemocnění. Byla získána data celkem 113 dětí ve věku 7–16 let (medián 13 let) ze 30 zemí s rovnoměrným zastoupením chlapců a dívek (49 %/51 %), jež byla poté statisticky zpracována. Tabulka 1 shrnuje diagnózy účastníků studie. Medián doby podávání imunosupresivní léčby před nákazou COVID 19 byl 9,5 měsíce. Nebyl patrný rozdíl v průběhu onemocnění v závislosti na pohlaví nemocných. Většina pacientů měla známky respiračního infektu – horečku, kašel, rýmu a dušnost. U 15 % dětí se objevil průjem, pětina pacientů byla asymptomatická.
Tabulka 2 ukazuje četnost jednotlivých symptomů nemoci COVID 19. Dvacet nemocných (17 %) potřebovalo oxygenoterapii či neinvazivní plicní ventilaci, u pěti dětí (4 %) bylo nutno přistoupit k umělé plicní ventilaci. Čtyři děti (3 %) zemřely, z nich všechny byly léčeny umělou plicní ventilací.

Tato práce ukázala, že většina dětí s CKD měla mírný průběh onemocnění COVID 19, což odpovídá i výsledkům dalších studií. Na závažnost průběhu onemocnění neměl vliv druh dialýzy, příčina CKD ani rozdíl v počtu užívaných imunosupresiv. V diskusi autoři doporučují pro děti na imunosupresivní terapii dodržování preventivních opatření, která jsou shodná s opatřeními pro zdravé děti v závislosti na lokálním vývoji epidemie. Přísnější režim se jeví vhodnější pro děti v časném potransplantačním období, jelikož pro tuto skupinu pacientů nemáme zatím k dispozici dostatek relevantních dat.
Komentář
- doc. MUDr. Jakub Zieg, Ph.D., Pediatrická klinika 2. LF UK a FN v Motole, Praha
Literatura
- Jager KJ, Kramer A, Chesnaye NC, et al. Results from the ERA‑EDTA Registry indicate a high mortality due to COVID‑19 in dialysis patients and kidney transplant recipients across Europe. Kidney Int 2020;98:1540–1548.
- Mastrangelo A, Morello W, Vidal E, et al. Impact of COVID‑19 Pandemic in Children with CKD or Immunosuppression. Clin J Am Soc Nephrol 2021;16:449–451.
- Krishnasamy S, Mantan M, Mishra K, et al. SARS‑CoV‑2 infection in children with chronic kidney disease. Pediatr Nephrol 2021 Sep 14:1–9. doi: 10.1007/s00467‑021‑05218‑1. Epub ahead of print.
- Brodin P. Why is COVID‑19 so mild in children? Acta Paediatr 2020;109:1082–1083.
- Zimmermann P, Curtis N. Why is COVID‑19 less severe in children? A review of the proposed mechanisms underlying the age‑related difference in severity of SARS‑CoV‑2 infections. Arch Dis Child 2020 Dec 1: archdischild‑2020‑320338. doi: 10.1136/archdischild‑2020‑320338. Epub ahead of print.
- Cunha LL, Perazzio SF, Azzi J, et al. Remodeling of the Immune Response With Aging: Immunosenescence and Its Potential Impact on COVID‑19 Immune Response. Front Immunol 2020;11:1748.
- Case SM, Son MB. COVID‑19 in Pediatrics. Rheum Dis Clin North Am 2021;47:797–811.
- Kategorie: Komentované články
- Klíčová slova: COVID-19; dětský věk; chronické onemocnění ledvin
Chronické onemocnění ledvin i transplantace ledviny představují u dospělých jedinců významné rizikové faktory závažného průběhu COVID‑19 i mortality v souvislosti s touto infekcí. Data z registru European Renal Association – European Dialysis and Transplant Association (ERA‑EDTA) ukázala, že 21,2 % dialyzovaných pacientů s infekcí COVID‑19 zemřelo v průběhu 28 dní od stanovení diagnózy infekce. Obdobně vysoká mortalita ve stejném časovém období (21,2 %) byla zjištěna i u pacientů po transplantaci ledviny. Ve významně vyšším riziku úmrtí se nacházeli jedinci vyššího věku. Navíc mužské pohlaví představovalo rizikový faktor ve skupině dialyzovaných, což je ve shodě s předchozími zjištěními, že dialyzovaní muži vyššího věku mají obecně vyšší riziko kardiovaskulárních komplikací v porovnání se ženami.1 Výše zmíněná komentovaná průřezová studie na vzorku dětských pacientů z celého světa prokázala, že průběh onemocnění COVID‑19 u dětských pacientů s CKD, kteří užívají imunosupresivní medikaci, je ve většině případů mírný. Již první zprávy o průběhu COVID‑19 ukazovaly, že onemocnění u nich probíhá mírněji ve srovnání s dospělou populací. Tyto závěry jsou ve shodě s výsledky dalších studií zaměřených na průběh COVID‑19 u dětí s CKD. Antonio Mastrangelo se spolupracovníky provedli národní observační studii, do které zahrnuli 1 572 dětí z celé Itálie. Jednalo se o děti s hypertenzí, chronickými nefropatiemi, které byly léčeny imunosupresivy, a dále o pacienty s pokročilým CKD (stadium III–V), kteří onemocněli infekcí COVID‑19. Žádný z pacientů nesplňoval kritéria zavážného průběhu COVID‑19.2 K obdobným závěrům dospěli i autoři indické studie zabývající se průběhem infekce COVID‑19 u dětí s CKD. Ti ale poukázali na významně vyšší riziko akutního poškození ledvin a potřeby umělé plicní ventilace u dětí s relapsem nefrotického syndromu. Tato studie dále upozornila na poměrně vysoký výskyt akutního poškození ledvin (40 %) v pediatrické populaci s CKD a infekcí COVID‑19.3 Řada prací prokazuje, že akutní onemocnění COVID‑19 probíhá u dětí obecně mírněji v porovnání s dospělou populací.4 Riziko hospitalizace a vzniku závažných komplikací je v dětském věku významně nižší. V počátcích epidemie se spekulovalo o tom, že děti se méně často nakazí infekcí COVID‑19, posléze se ukázalo, že velká část z nich je asymptomatická, tudíž incidence může být v pediatrické populaci značně podhodnocena. Svoji roli hrála i strategie testování, kdy se zpočátku testy prováděly přednostně symptomatickým pacientům. Rozdíl průběhu onemocnění je dán také odlišnou reakcí imunitního systému dětského a dospělého věku, u dětí významně vzácněji dochází k dysregulaci imunitního systému v podobě cytokinové bouře v rámci odpovědi na akutní virovou infekci COVID‑19. Navíc imunosenescence, přirozený pokles funkce vrozené i získané imunity, která se projevuje obzvláště v pokročilém věku, může vést ke snížené schopnosti organismu vyrovnat se s probíhající infekcí. Dále se předpokládá, že děti nakažené COVID‑19 jsou častěji ve stejné době infikovány dalšími viry včetně jiných typů lidských koronavirů, jež mohou interferovat s replikací viru SARS‑CoV‑2, jenž je vyvolavatelem COVID‑19. V neposlední řadě je těžší průběh infekce COVID‑19 v dospělé populaci dán významně vyšším výskytem komorbidit, jako jsou chronická plicní a srdeční onemocnění, hypertenze, CKD a další.5,6 Pro dětský věk je naopak typická važná komplikace infekce COVID‑19, rozvoj syndromu multisystémové zánětlivé odpovědi (PIMS‑TS). Jedná se o závažné onemocnění, jež se projevuje dysregulací imunitního systému a vznikem multisystémové zánětlivé reakce a objevuje se obvykle s odstupem čtyř týdnů po proběhlé akutní infekci COVID‑19. Pacienti s PIMS‑TS mají horečku a současně postižení alespoň dvou dalších orgánových systémů. Mezi závažné projevy patří kardiální a multiorgánové selhání. Tito pacienti vyžadují specifickou terapii a plnou intenzivní péči.7
Hlavní limitací práce je fakt, že studie nebyla zcela reprezentativní, jelikož řada pacientů bez příznaků či jedinců s mírnými symptomy nebyla do studie zařazena. Obzvláště počet asymptomatických jedinců byl nepochybně značně podhodnocen. Incidence COVID‑19 u dětí mohla být také ovlivněna restriktivními opatřeními (izolace, domácí školní výuka), která byla v různých zemích nejednotně uplatňována.
Výše zmíněná studie prokázala, že u dětí je průběh COVID‑19 zpravidla mírný, nicméně v souladu s dalšími pracemi poukázala i na možný vzácně se vyskytující závažný průběh akutní infekce. V souladu s těmito výsledky se obecně nedoporučuje přerušovat či významně redukovat chronickou udržovací imunosupresivní léčbu u dětí s CKD a infekcí COVID‑19. Doposud nebyla objevena účinná kauzální léčba nemoci COVID‑19. Nicméně v prevenci onemocnění COVID‑19 i rozvoje těžkého průběhu nemoci je nyní možné v České republice očkovat vakcínou Pfizer‑BioNTech děti starší pěti let. U dětí s CKD a prokázanou infekcí COVID‑19 ve věku nad 12 let s hmotností alespoň 40 kg je v současnosti také indikováno podání směsi monoklonálních protilátek (casirivimab a imdevimab). Tento přípravek je možné podat i v rámci postexpoziční profylaxe rizikových osob. Směs monoklonálních protilátek prokázala dle informací výrobce u velké skupiny pacientů významnou redukci rizika úmrtí či potřeby hospitalizace rizikových pacientů (o 70 %), při profylaktickém podání také signifikantní snížení (o 80 %) rizika vzniku symptomatického COVID‑19.