2018: Praktická doporučení pro léčbu arteriální hypertenze Evropské společnosti pro hypertenzi a Evropské kardiologické společnosti
Williams B, Mancia G, Spiering W, et al.
J Hypertens 2018;36:1953–2041.
Necelý rok po publikaci nových amerických doporučení pro diagnostiku a léčbu hypertenze1 vyšla nová evropská doporučení. Jsou společným dílem Evropské kardiologické společnosti (European Society of Cardiology) a Evropské společnosti pro hypertenzi (European Society of Hypertension). Síla doporučení je klasifikována jako I (důkazy a/nebo všeobecný souhlas s tím, že daná léčba nebo postup jsou přínosné, užitečné a efektivní), IIa (důkazy/přesvědčení jsou spíše na straně užitečnosti/efektivity), IIb (užitečnost/účinnost není zcela dokumentována důkazy/obecným názorem) a III (existují důkazy nebo obecné přesvědčení, že daná léčba nebo postup jsou neužitečné/neúčinné a v některých případech mohou být škodlivé). Rozsah materiálu neumožňuje stručný výtah, proto budou probrány pouze základní změny proti minulým doporučením.
Na rozdíl od amerických doporučení zůstaly klasifikace stupňů hypertenze stejné jako v předchozích doporučeních (tab. 1).
Novými koncepty oproti doporučením z roku 2013 jsou:
- Měření tlaku: Širší použití měření krevního tlaku (TK) mimo ordinaci, jako je ambulantní monitorace krevního tlaku (ABPM) a domácí měření krevního tlaku (HBPM), jako způsobu, jak potvrdit diagnózu, zjistit hypertenzi bílého pláště a maskovanou hypertenzi a jak monitorovat účinnost léčby.
- Větší důraz na snížení tlaku u starších a velmi starých pacientů: Nižší prahové hodnoty a cíle léčby u starších pacientů s důrazem spíše na biologický než na chronologický věk (tj. důležitost křehkosti, nezávislosti a tolerance léčby). Doporučení, že léčba nemá být nikdy odmítnuta nebo vysazena jen na základě věku za předpokladu, že je tolerována.
- Strategie jedné tablety ke zlepšení kontroly tlaku: Doporučení kombinace dvou léků u většiny pacientů s hypertenzí. Strategie jedné tablety na krevní tlak, přednost má jedna kombinovaná tableta (SPC). Zjednodušené algoritmy pro léčbu – doporučení užívat inhibitory angiotenzin konvertujícího enzymu (ACEI) nebo antagonisty receptoru AT1 pro angiotenzin II (ARB) v kombinaci s blokátorem kalciových kanálů a/nebo s thiazidovým/thiazidům podobným diuretikem představuje základní strategii léčby pro většinu pacientů. Betablokátory se používají jen pro specifické indikace.
- Nové cílové hodnoty TK u léčených pacientů: Rozmezí cílových hodnot tlaku k lepší identifikaci cílové hodnoty a nižší bezpečnostní hranice u léčené hypertenze podle pacientova věku a dalších přidružených onemocnění.
- Zjišťování špatné adherence k léčbě: Silný důraz na důležitost zjišťování adherence k léčbě jako hlavního důvodu špatné kontroly hypertenze.
- Klíčová role sester a lékárníků v dlouhodobé léčbě hypertenze: Důležitá role sester a lékárníků v edukaci, podpoře a sledování léčených hypertoniků se zdůrazňuje jako součást všeobecné strategie ke zlepšení kontroly TK.
Na základě těchto nových principů došlo k následujícím hlavním změnám doporučení:
Diagnóza:
2013 (I): Měření krevního tlaku v ordinaci je doporučeno pro screening a diagnózu hypertenze.
2018 (I): Doporučuje se diagnostikovat hypertenzi na základě:
- opakovaného měření tlaku v ordinaci nebo
- měření tlaku mimo ordinaci pomocí ABPM a/nebo HBPM, pokud je to logisticky a ekonomicky schůdné.
Hranice pro léčbu – vysoký normální TK (130–139/85–89 mm Hg):
2013 (III): Dokud není dostatek nutných důkazů, nedoporučuje se začínat s medikamentózní léčbou u vysokého normálního tlaku.
2018 (IIb): Medikamentózní léčbu je možno zvážit, pokud je kardiovaskulární riziko velmi vysoké z důvodu přítomnosti kardiovaskulárního onemocnění, zejména ischemické choroby srdeční.
Hranice pro léčbu – léčba hypertenze 1. stupně s nízkým rizikem:
2013 (IIa): Zahájení medikamentózní léčby by také mělo být zváženo u pacientů s hypertenzí 1. stupně a s nízkým nebo mírným rizikem, pokud je TK v tomto rozmezí při několika opakovaných návštěvách nebo je zvýšený podle kritérií pro ambulantní měření a zůstává v tomto rozmezí přes režimová opatření.
2018 (I): U pacientů s hypertenzí 1. stupně a s nízkým nebo mírným rizikem je doporučena medikamentózní léčba, pokud pacient zůstává hypertenzní po období režimových opatření.
Hranice pro léčbu – starší pacienti:
2013 (IIb): Antihypertenzní medikaci je možno zvážit u starších pacientů (alespoň pokud jsou mladší 80 let), když se hodnoty systolického tlaku nacházejí v rozmezí 140–159 mm Hg, pokud je antihypertenzní léčba dobře tolerována.
2018 (I): Snižování krevního tlaku léky a nemedikamentózní intervencí je doporučeno u fyzicky zdatných seniorů (věk > 65 let, ale ne > 80 let), pokud je systolický TK v rozmezí 1. stupně, pokud je léčba dobře tolerována.
Cílové hodnoty léčby:
2013 (I): Doporučuje se cílový systolický TK < 140 mm Hg.
2018 (I):
- Doporučuje se jako první cíl léčby snížit tlak pod 140/90 mm Hg u všech pacientů, a pokud je léčba dobře tolerována, hodnota krevního tlaku při léčbě by měla být 130/80 mm Hg nebo méně.
- U pacientů mladších 65 let je doporučeno ve většině případů snížit systolický TK do rozmezí 120–129 mm Hg.
Cílové hodnoty léčby u starších pacientů (65–80 let):
2013 (I): Je doporučena cílová hodnota tlaku 140–150 mm Hg.
2018 (I): U starších pacientů (≥ 65 let) se doporučuje cílová hodnota TK 130–139 mm Hg.
Cílové hodnoty léčby u pacientů starších 80 let:
2013 (IIa): Cílový systolický TK s hodnotami mezi 140–150 mm Hg by měl být zvažován u pacientů starších 80 let, jejichž původní tlak byl ≥ 160 mm Hg, pokud jsou v dobré fyzické a mentální kondici.
2018 (I): Cílový systolický tlak v rozmezí 130–139 mm Hg je doporučen pro pacienty starší 80 let, pokud je dobře tolerován.
Cílové hodnoty diastolického tlaku:
2013 (I): Je doporučeno vždy snížit diastolický tlak na hodnoty nižší než 90 mm Hg, kromě diabetiků, kde jsou doporučeny hodnoty < 85 mm Hg.
2018 (IIa): Cílový diastolický tlak < 80 mm Hg by měl být zvážen u všech hypertenzních pacientů, bez ohledu na riziko a přidružená onemocnění.
Zahájení farmakoterapie:
2013 (IIb): Zahájení medikamentózní léčby kombinací dvou léků může být zváženo u pacientů s výrazně zvýšeným úvodním tlakem nebo při vysokém kardiovaskulárním riziku.
Tab. 1 Kategorie klasifikace krevního tlaku
2018 (I): Je doporučeno zahájit antihypertenzní léčbu kombinací dvou léků, přednostně jako SPC. Výjimkou jsou křehcí starší pacienti a pacienti s nízkým rizikem a s hypertenzí 1. stupně (zejména pokud je hodnota systolického TK < 150 mm Hg).
Rezistentní hypertenze:
2013 (IIa): Antagonisté mineralokortikoidních receptorů, amilorid a alfa1‑blokátor doxazosin by měli být zváženi, pokud neexistují kontraindikace.
2018 (I): Doporučenou léčbou rezistentní hypertenze je přidání malé dávky spironolaktonu k dosavadní léčbě nebo přidání dalšího diuretického léku při intoleranci spironolaktonu, buď eplerenonu, amiloridu, vyšší dávky thiazidového/thiazidům podobného diuretika, nebo kličkového diuretika, případně přidání bisoprololu nebo doxazosinu.
Přístrojová léčba hypertenze:
2013 (IIb): V případě neúčinnosti medikamentózní terapie je možno zvážit invazivní výkony, jako je renální denervace nebo baroreceptorová stimulace.
2018 (III): Použití přístrojové léčby hypertenze není doporučeno pro rutinní léčbu hypertenze, pokud nejde o klinické studie a randomizované studie, dokud nebudou k dispozici další důkazy o jejich bezpečnosti a účinnosti.
Komentář
- Doc. MUDr. Věra Čertíková Chábová, Ph.D., Klinika nefrologie VFN a 1. LF UK
Literatura
- Whelton PK, Carey RM, Aronow WS, et al. 2017 ACC/AHA/AAPA/
ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension 2018;71:1269–1324.
- Kategorie: Komentované články
- Klíčová slova: guideliny; hypertenze (vysoký krevní tlak)
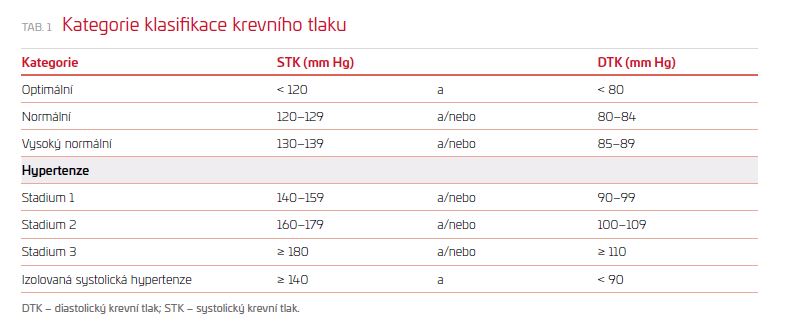
Nedávno byla publikována výše zmíněná americká doporučení, která výrazně posunula hranice hypertenze do hodnot, které jsme dříve považovali za normální. Proto je poměrně překvapivé, že evropská doporučení ponechala tabulku kategorií vysokého tlaku beze změny. Je pravda, že riziko orgánového poškození stoupá již od velmi nízkých hodnot krevního tlaku. Autoři evropských doporučení však soudí, že hypertenze by měla být definována tak, aby přínosy léčby dané úrovně tlaku převážily nad jejími riziky. Cílové hodnoty léčeného tlaku jsou však posunuty do nižších úrovní a prakticky se s americkými shodují. Stejně tak se na rozdíl od dřívějších názorů doporučuje léčit starší i velmi staré pacienty, samozřejmě s přihlédnutím k jejich celkovému stavu a toleranci léčby.
Pokud jde o zásadní změny oproti předchozím doporučením, je potěšitelné, že jsou většinou lépe dokumentovány, a mají tedy vyšší sílu, ale ve stejném směru. Jsou tři výjimky:
V souladu s americkými doporučeními je považováno za vhodné medikamentózně léčit pacienty v kategorii vysokého normálního tlaku, jestliže mají vysoké kardiovaskulární riziko. V předchozí verzi se toto zásadně nedoporučovalo bez ohledu na kardiovaskulární riziko. Druhou výjimkou je použití přístrojových metod korekce krevního tlaku tam, kde je farmakoterapie neúčinná. Zatímco dříve byly opatrně doporučovány, nyní se přesunuly do kategorie III, a jsou tedy prohlášeny za neúčinné, což ve světle dosavadních publikovaných studií není pravděpodobně překvapením. Výzkum a klinické studie však zatím neřekly poslední slovo, není tedy vyloučeno, že další verze guidelines přinese změnu opačným směrem. Třetí výjimkou je doporučované snížení diastolického krevního tlaku na hodnoty nižší než 80 mm Hg. Zatímco snížení na hodnoty nižší než 90 mm Hg je nepochybně přínosné, další snižování nemá tak dobré důkazy, a je tedy v kategorii IIa.
Oproti minulosti je doporučeno začínat léčbu při závažnějších stavech rovnou dvojkombinací, nejlépe ovšem v jedné tabletě. To může být jistě dobré v případě, že výrobce dodává tablety různé síly a umožňuje tak titraci dávky. Pokud tomu tak není, pak je podle mého osobního názoru lépe takovou kombinací nezačínat.
Výhodou nových doporučení je i relativně jednotný režim ACEI/ARB + blokátor kalciových kanálů / diuretikum, případně trojkombinace těchto léků. Dřívější rozsáhlé tabulky doporučující, jaké léky užívat u jakých přidružených onemocnění, jistě nevedly ke zlepšení péče o pacienty s hypertenzí.
Závěrem je vhodné uvést jeden z bodů souhrnu: Jsou dvě nejčastější příčiny nedostatečně kontrolované hypertenze i přes podávanou léčbu. První z nich je terapeutická indolence, tedy pokračování ve stejné terapii přesto, že není dosaženo cílových hodnot TK. Druhou je pak nedostatečná adherence pacientů k léčbě. To jsou parametry, které nezmění ani sebelépe vypracovaná doporučení, ale jejich zlepšení by výrazně zvýšilo procento správně léčených pacientů.